
糖尿病は、放っておくとさまざまな合併症のリスクが高まりますが、病気をよく理解し、治療を行うことで合併症を防ぐことが可能です。
そこで今回は、糖尿病により高血糖状態が続くと身体にどのような影響を及ぼすのか、また合併症を防ぐにはどのような対策を行うとよいのかお話ししましょう。
糖尿病とはどんな病気?
糖尿病とは、血液中にブドウ糖(血糖)の量が多い状態が慢性的に続く病気です。
食事をすると血糖値は上がりますが、健康な人ではすい臓から血糖値を下げるインスリンというホルモンが分泌され、血糖値は一定の範囲で調節されます。しかし、糖尿病ではこのインスリンの分泌が不足したり、分泌されてもうまく作用しなかったり(インスリン抵抗性)するため、慢性的に血糖値が高くなってしまいます。
そして、この糖尿病を治療せず放っておくと、血液中に異常に増えたブドウ糖により全身の血管壁が傷付けられたり、動脈硬化を引き起こしたりします。その結果、さまざまな合併症が起こってしまうのです。
このような特徴をもつ糖尿病ですが、血液検査の値によってさまざまな段階に分類され、駅に例えると「正常駅」「予備群駅」「糖尿病駅」「合併症駅」となります。合併症の初期までの各段階では血糖値をコントロールしておけば前の駅に戻ることができますが、気を抜くと再び次の駅に進んでしまうため注意が必要です。
なお、合併症が進行してしまうと元には戻れなくなります。このことから、その境界点は『ポイント・オブ・ノーリターン』と呼ばれています。

つまり、糖尿病と診断された直後から血糖値のコントロールを行うことや、合併症の初期症状に気付きその進行を食い止めることが大切なのです。
糖尿病の合併症とは?
では、血糖値をきちんとコントロールしておかないと具体的にどういった病気を併発してしまうのか、またそれらを早期発見するにはどのようなことに気を付けるとよいのか見ていきましょう。
身体の中には細い血管と太い血管があり、当然どちらも傷付けられることとなります。さらに、血糖値が高いと血管壁にコレステロールがたまりやすくなるため、太い血管では動脈硬化も進行していきます。
その結果、次のような合併症を引き起こしてしまうのです。
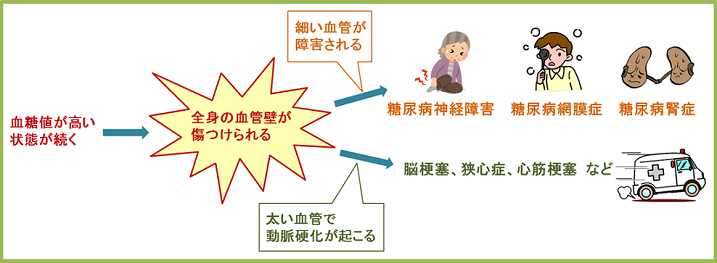
この他にも、認知症やがんといった病気を起こすリスクが上がったり、免疫の働きが低下して、肺炎やインフルエンザなどの感染症を起こしやすくなるといわれています。
糖尿病の三大合併症
神経障害、網膜症、腎症は糖尿病の三大合併症と呼ばれます。これは、神経、目、腎臓には細小血管が多く集まっており、特に障害を受けやすいためです。
これら三大合併症は糖尿病神経障害、糖尿病網膜症、糖尿病腎症の順番で、高血糖の状態が5年から15年くらい続くと現れてくるといわれています。しかし、いずれの疾患も糖尿病そのものを適切に管理することで、進行をかなり抑えることができるため、早期発見のポイントを正しく理解することが大切です。
1.糖尿病神経障害
 神経障害は全身に張り巡らされている末梢の神経が壊れていく病気で、足裏や足指にしびれ、痛み、感覚麻痺などが起こってきます。進行すると手にも足と同じ症状が出たり、目の神経が障害され眼球が一方に寄る、顔面神経が障害され口がゆがむといった症状が現れることもあります。
神経障害は全身に張り巡らされている末梢の神経が壊れていく病気で、足裏や足指にしびれ、痛み、感覚麻痺などが起こってきます。進行すると手にも足と同じ症状が出たり、目の神経が障害され眼球が一方に寄る、顔面神経が障害され口がゆがむといった症状が現れることもあります。
なお、糖尿病神経障害の手足のしびれなどは、足から始まることが多く、手だけに症状が出ることはありません。また、左右対称に症状が出ることがほとんどです。
この神経障害を食い止めるには、血糖値を十分に下げることが大切ですが、お酒やたばこが症状を悪化させる原因になるのでやめましょう。
2.糖尿病網膜症
 目の網膜の血管が障害される病気です。網膜は眼球の一番奥にあり、物を見るのに必要な神経が広がっているため、糖尿病網膜症が進行すると視力障害が起こってきます。
目の網膜の血管が障害される病気です。網膜は眼球の一番奥にあり、物を見るのに必要な神経が広がっているため、糖尿病網膜症が進行すると視力障害が起こってきます。
しかし、明らかな視力低下が起こるまで自覚症状としては気付かないため、早期発見には眼底検査を受ける必要があります。糖尿病と診断された段階で年に1回は眼科を受診するようにしましょう。
3.糖尿病腎症
 腎臓にある細い血管が障害されることで、腎臓の働きが徐々に低下していく病気です。進行がかなり進み、腎臓の働きが失われると透析治療が必要となり、現在1年間で約1万7000人が糖尿病腎症で透析治療に至っています。
腎臓にある細い血管が障害されることで、腎臓の働きが徐々に低下していく病気です。進行がかなり進み、腎臓の働きが失われると透析治療が必要となり、現在1年間で約1万7000人が糖尿病腎症で透析治療に至っています。
ところが糖尿病腎症は長期にわたり自覚症状はほとんどなく、かなり進行してから手や足、まぶたにむくみなどの症状が現れます。そのため、腎臓の機能を知るために必要な尿検査(尿たんぱく)・血液検査(血清クレアチニン)とともに、さらに早期の腎症の発見が可能となる微量アルブミン尿検査を定期的に受けることが大切です。なお、微量アルブミン尿が出た段階で治療をすれば、症状が良くなる可能性があるとされています。
現代医学における糖尿病の治療とは?
糖尿病の治療では、食事療法と運動療法が基本となりますが、それで十分効果が得られない場合には、次のような薬が使用されます。
| 剤形 | 主な作用による分類 | 分類名 |
|---|---|---|
| 内 服 薬 |
インスリンの分泌を促す薬 |
・スルホニル尿素薬(SU薬) |
| インスリン抵抗性を改善する薬 |
・ビグアナイド薬 |
|
| 糖の吸収や排泄を調節する薬 |
・α-グルコシダーゼ阻害薬 |
|
| 不足しているインスリンを補う薬 |
・インスリン製剤 |
|
| インスリンの分泌を促す薬 |
・GLP-1受容体作動薬 |
ホノミ漢方における血糖対策

ホノミ漢方には血糖対策のお薬として『シノミッテルカプセル』があります。
シノミッテルカプセルは…
○血糖降下作用のあるエゾノレンリソウ・人参(ニンジン)
○血糖値上昇による口渇・多尿などの自覚症状を改善する葛根(カッコン)・瓜呂根(カロコン)
○自律神経の亢進を鎮める黄連(オウレン)
○ホルモン分泌を整える地黄(ジオウ)・茯苓(ブクリョウ)・五味子(ゴミシ)
○その他、当帰(トウキ)・麦門冬(バクモンドウ)・甘草(カンゾウ)
といった生薬から構成され、血糖値をコントロールしながら血糖値上昇によって起こる自覚症状を改善したり、血糖値が上がりにくいように助けてくれるお薬となっています。
生活習慣で気を付けること
1.運動をする
運動をすると次のような理由で血糖値が下がるといわれています。
○血液中の糖は筋肉を動かすためのエネルギーとして利用されるため、身体を動かすことで血糖値が下がります。
○肥満が解消されることでインスリンが働きやすい体質になり、血糖値が下がります。
身体の中で一番大きい筋肉が太ももの筋肉(大腿四頭筋)で、この筋肉を鍛えることで効率的に糖を消費することができます。大腿四頭筋はウオーキングで手軽に鍛えられるので、日々の生活で歩くことを意識するとよいでしょう。
なお、ウオーキングは1週間あたり150分以上を目標に行うとよいといわれています。しかし、時間がとれない人は、次のようにこまめに動くことも心掛けるとよいでしょう。
○会社編
・エレベーターではなく階段を使う
・トイレは別の階に行く
・遠くの店にランチに行く など
○家庭編
・床掃除・お風呂掃除・庭仕事を行う
・洗車を行う
・子供と公園で遊ぶ など
2.食事に気を付ける
◆食べすぎない
食べすぎると肥満を招き、インスリンの働きが悪くなります。1日に必要なエネルギー量(適正摂取エネルギー)を知り、それを一つの目安に、食べすぎないようにするとよいでしょう。
○1日の適正摂取エネルギー量(kcal/日)= 標準体重 × 身体活動量
・標準体重:身長(m)× 身長(m)× 22
・身体活動量:軽労働(デスクワーク中心の仕事・主婦)→ 25~30
普通の労働(立ち仕事が多い職業)→ 30~35
重労働(力仕事が多い職業)→ 35以上
例えば、身長170cmでデスクワーク中心の人は…
・標準体重:1.7(m)× 1.7(m)× 22 = 63.5kg
・身体活動量:25~30
1日の適正摂取エネルギー量:63.5kg × 25(~30)= 1590(~1910)kcal/日となります。
◆野菜(食物繊維)を積極的に食べる
 食事の初めに野菜をたくさん食べることで、野菜に含まれる食物繊維が糖の吸収を遅らせるので、食後の血糖値の急上昇を防ぐことができます。さらに、満腹感が得られ総エネルギー量を減らすことにもつながります。
食事の初めに野菜をたくさん食べることで、野菜に含まれる食物繊維が糖の吸収を遅らせるので、食後の血糖値の急上昇を防ぐことができます。さらに、満腹感が得られ総エネルギー量を減らすことにもつながります。
また、きのこ、海藻、しらたき、こんにゃくなども、食物繊維を多く含むため積極的にとるとよいでしょう。