運動の最中、また夜間寝ている時に突然起こる「ふくらはぎの痛み」。よくある症状である一方、あまりの痛さに動けなくなり、痛みが引くまでの数秒間でさえ永遠とも思えるような、意外とツライ悩みです。
そこで今回は、誰もが一度は経験したことのある、ふくらはぎの痛み『こむら返り』をテーマにお話しすることにしましょう。
「こむら返り」とは?
こむら返りは、ふくらはぎの筋肉(腓腹筋)で異常な収縮が起こり痛みが出ている状態を指し、医学的には「有痛性筋けいれん」といいます。いわゆる「足がつる」と同じ状態で、持続時間は通常、数秒から数分程度とそこまで長くありません。
ただ、突発性の強い痛みにビックリして、どうやって対処したらいいか分からないままもがき苦しむ…、そのようなケースも少なくありません。
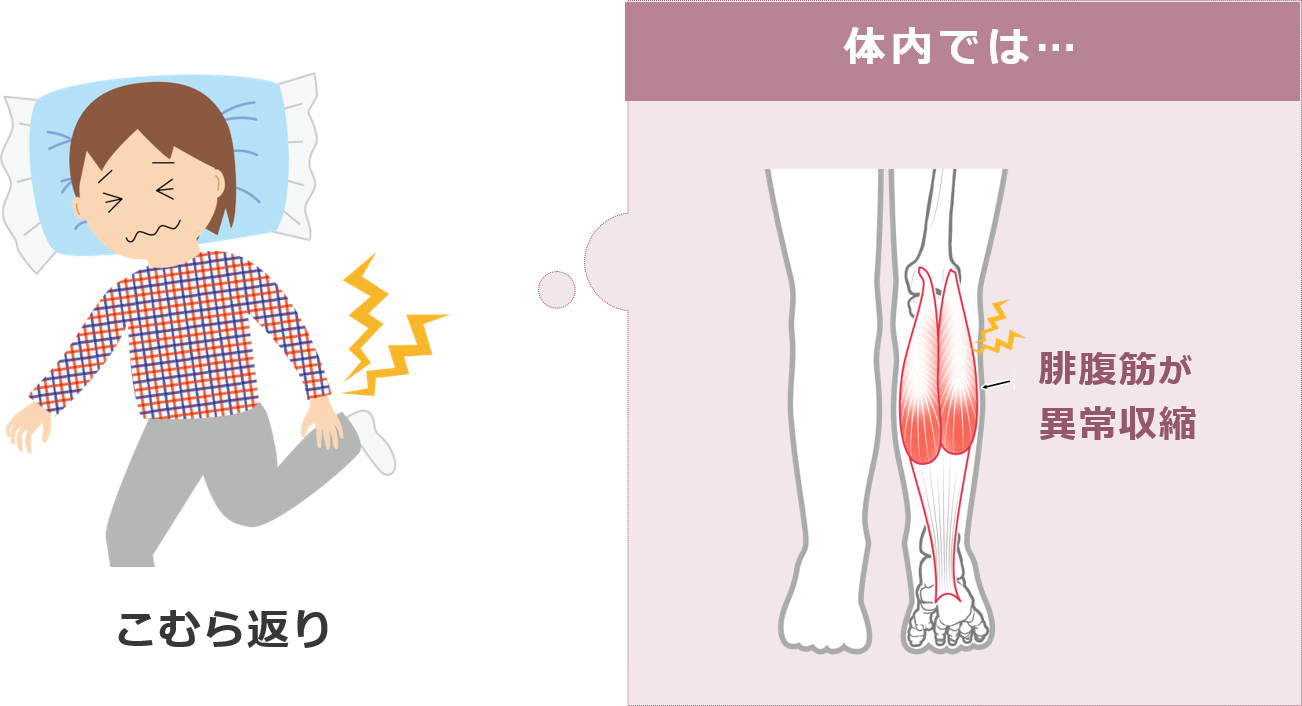
また、ふくらはぎ以外でも、足の指や裏、太ももなどでも、同様の症状が起こることもあり、これらも全て「こむら返り」と表現することがあります。
「こむら返り」の原因
こむら返りがなぜ起こるのか、詳細な理由は明らかになっていませんが、筋肉を正常に収縮・弛緩させる神経経路において、何らかの理由で異常をきたしている可能性が考えられています。例えば以下のようなものがあります。

① ミネラル(電解質)バランスの乱れ
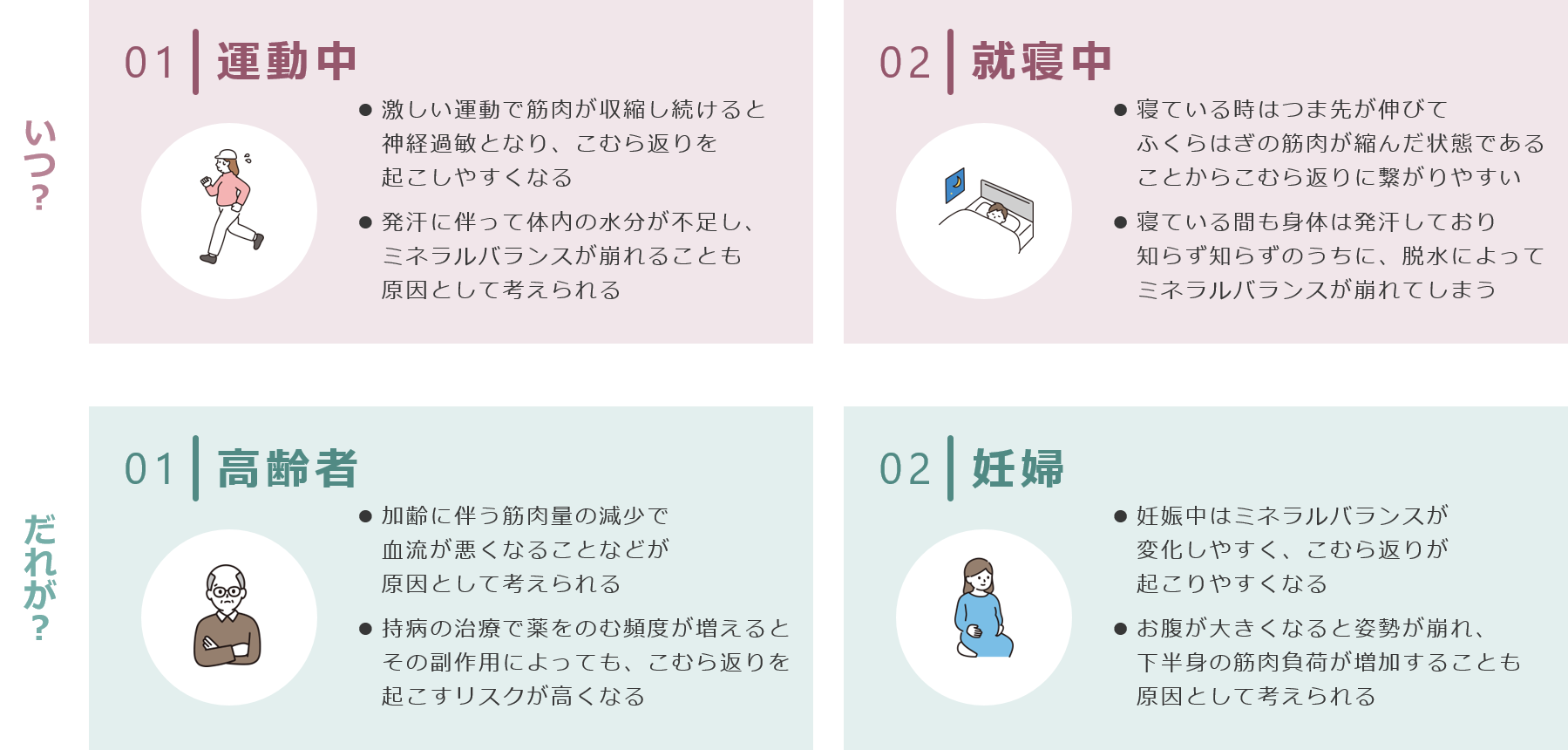
カリウムやカルシウムなどのミネラルは、筋肉の収縮や神経伝達に関わるもので、極端な食事制限や水分不足による脱水などの影響でミネラルのバランスが崩れると、筋肉の異常収縮が起きます。特に、運動中や睡眠中は、発汗によって知らぬ間に脱水状態になることから、こむら返りが起きやすくなります。
② 下半身の冷え・血行不良
冷えると、ふくらはぎの筋肉も凝り固まり、収縮した状態が続きます。また、血流が滞ることで、筋肉の正常な収縮・弛緩に必要な栄養素なども届きにくくなり、こむら返りが起きやすくなります。
③ 神経障害を起こす病気
こむら返りは健康な人にも起こりますが、頻繁に起きるようになると、神経系に影響を及ぼす別の病気が背後に潜んでいる可能性があります。毎日何度も繰り返すようになった場合は、念のため医療機関を受診しましょう。
例)肝硬変、腎不全、糖尿病、甲状腺疾患、腰部脊柱管狭窄症など
- こむら返りが起こりやすい「とき」「ひと」は?
「こむら返り」のセルフケア
こむら返りが起きてしまった時は、まずは落ち着いて、過剰に収縮したふくらはぎの筋肉を伸ばしてあげることが大切です。そのためのストレッチ法をご紹介します。
- 痛みを和らげるストレッチ
膝を伸ばし、つま先を掴んでゆっくり手前に引き寄せます。
ふくらはぎが伸びているのを感じながら、その状態を数秒間保った後、ゆっくりと元に戻します。この動作を痛みが治まるまで繰り返します。

- こむら返りを起こさないためのストレッチ
足を軽く開いて、両方の手のひらを壁につけながら、肘をゆっくり曲げていき、身体を壁側に傾けていきます。このとき、かかとは上げず、ふくらはぎの筋肉が伸びた状態を保ちます。これを1日数回行うことで、こむら返りの予防に繋がります。

ストレッチ以外にも、毎日の入浴で筋肉の緊張をほぐすことも、こむら返りを予防するうえで有効です。また運動後は発汗により、体内のミネラルバランスが崩れ、こむら返りが起きやすくなることから、ミネラルを含んだ麦茶やスポーツドリンクで水分補給を行うようにしましょう。
よく使われる漢方薬
こむら返りの発作時には筋肉のけいれんを素早く鎮める「芍薬甘草湯」という漢方薬がよく使われます。ただし、芍薬甘草湯は「甘草」という生薬を多量(1日量で3.0グラム~6.0グラム)に含有しているため、頓服での服用であれば問題ありませんが、何度もこむら返りを経験するうちに予防的に継続服用するようになると、甘草による偽アルドステロン症(手足のしびれ、むくみ、血圧上昇、倦怠感など)の副作用に注意が必要となります。

あくまでも、芍薬甘草湯は短期服用に留め、こむら返りが繰り返し起こる場合には別の対策を考えていくことも大切になってきます。
ホノミ漢方における「こむら返り」の対策法
ホノミ漢方では、こむら返りなどの筋肉のけいれん痛に活用できるお薬として、以下の3製品をご用意していますので、目的に応じて使い分けることができます。
繰り返すこむら返りをどうにかしたい…
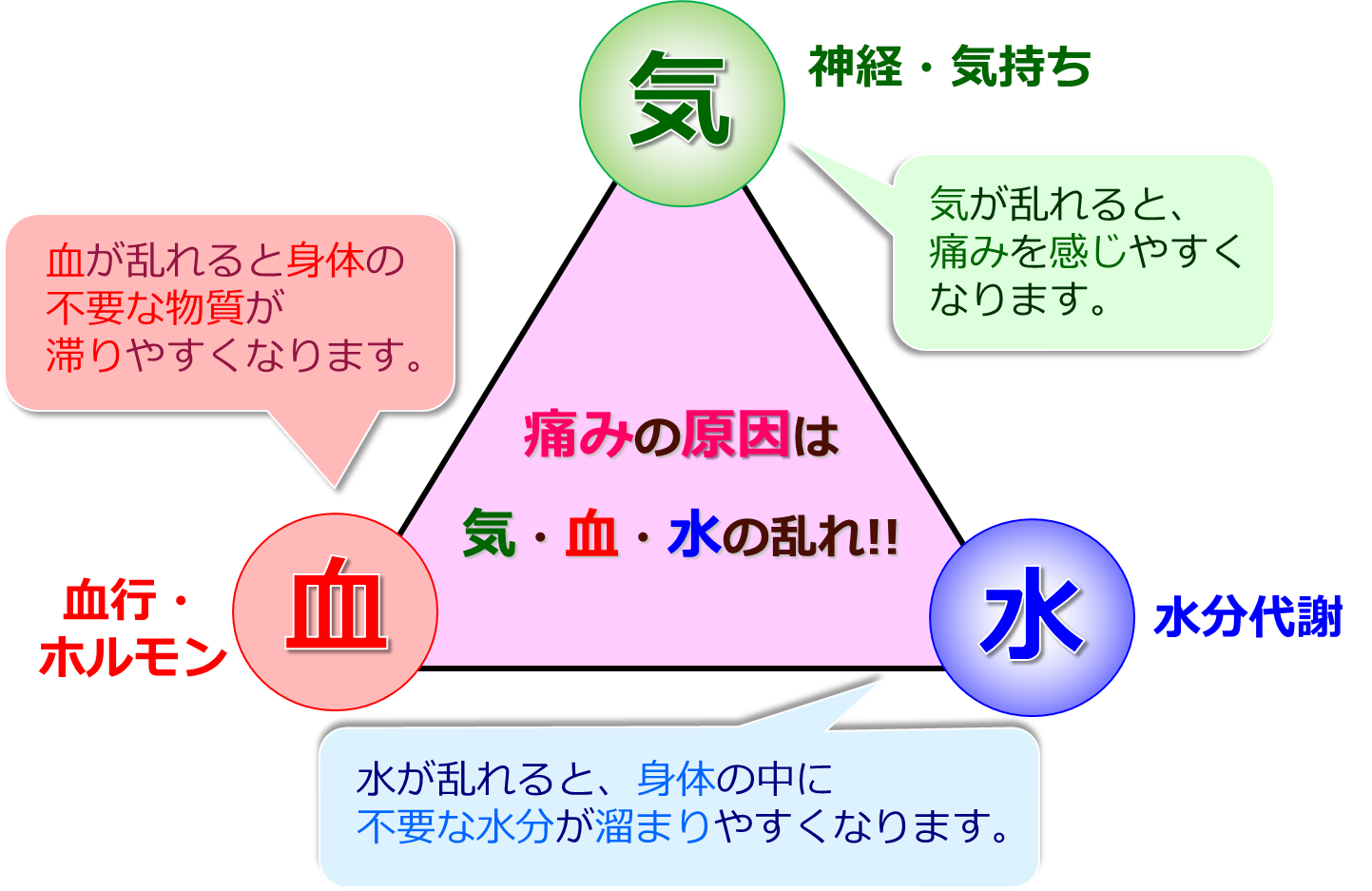
こむら返りが何度も繰り返し起こる場合、知らず知らずのうちに痛みを起こしやすい体質に陥っている可能性があります。そんな時は、漢方で痛みの原因と考えられている「気(自律神経)」「血(血行・ホルモンバランス)」「水(水分代謝)」の3つの要素の働きを整えることで、身体の痛みやしびれを徐々に緩和していく生薬製剤「ロイルック錠」がオススメです。
ロイルック錠に含まれる甘草量は、芍薬甘草湯と比較しても1/3~1/6程度と少なく、繰り返し起こるこむら返りに対しても、継続的に服用しやすい内容となっています。
突発的なこむら返りに素早く対処したい…
夜間や運動中に突如起こるこむら返りは、一刻も早く痛みを抑えたいもの…、そんな時は、安全性の高い鎮痛成分「アセトアミノフェン」に痛みの緩和を手助けする3種類の生薬を合わせた「デプロキdeux」が活躍します。
デプロキdeuxは即効性が期待できる鎮痛薬であるため、どうしても痛みが我慢ならない時の応急策として頓服での服用を推奨しています。
痛み止めの塗り薬も準備しておきたい…
筋肉の収縮に伴って起こるこむら返りでは、患部の血流が滞っていることも原因の一つです。そんな時は、トウガラシチンキ配合の外用薬「デーチカ」を患部に塗布することで、血行を促すとともに、痛みを素早く鎮める方法もあります。
デーチカは、メントール・カンフル配合により爽快な使い心地を実現した外用薬で、ロイルック錠やデプロキdeuxなどの内服薬と併せて活用するとより効果的です。
これらのお薬は、ホノミ漢方会 会員の薬局・薬店でお買い求めいただけます。
ロイルック錠やデプロキdeux、デーチカを試してみたい方、お住まいの近くで取扱店をお探しの方は、弊社お問い合わせ窓口(剤盛堂薬品 学術部)までご相談下さい。









































 ●水分を補給するタイプ 【ローション・クリーム】
●水分を補給するタイプ 【ローション・クリーム】 ●油脂膜をつくり、水分蒸発を防ぐタイプ 【軟膏・オイル】
●油脂膜をつくり、水分蒸発を防ぐタイプ 【軟膏・オイル】

 ホノザルベ
ホノザルベ
 赤色ワグラス軟膏
赤色ワグラス軟膏







 例えば…
例えば… 歩いていると人に抜かれることが多い
歩いていると人に抜かれることが多い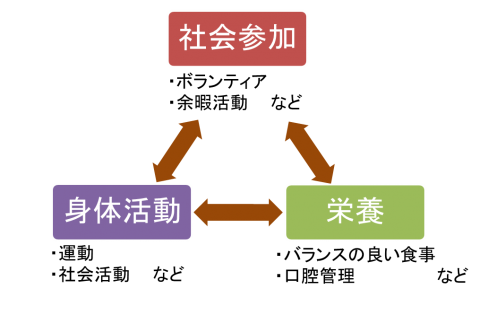

 1㎡当たりの筋肉量が 男性
1㎡当たりの筋肉量が 男性





 自分の活動範囲を広げて、いろいろな人と接するようにしましょう。
自分の活動範囲を広げて、いろいろな人と接するようにしましょう。 主食
主食 なるべく
なるべく 「肩こり」は、厚生労働省による国民生活基礎調査の「気になる症状」のランキングにおいて、女性1位、男性2位に挙げられています。
「肩こり」は、厚生労働省による国民生活基礎調査の「気になる症状」のランキングにおいて、女性1位、男性2位に挙げられています。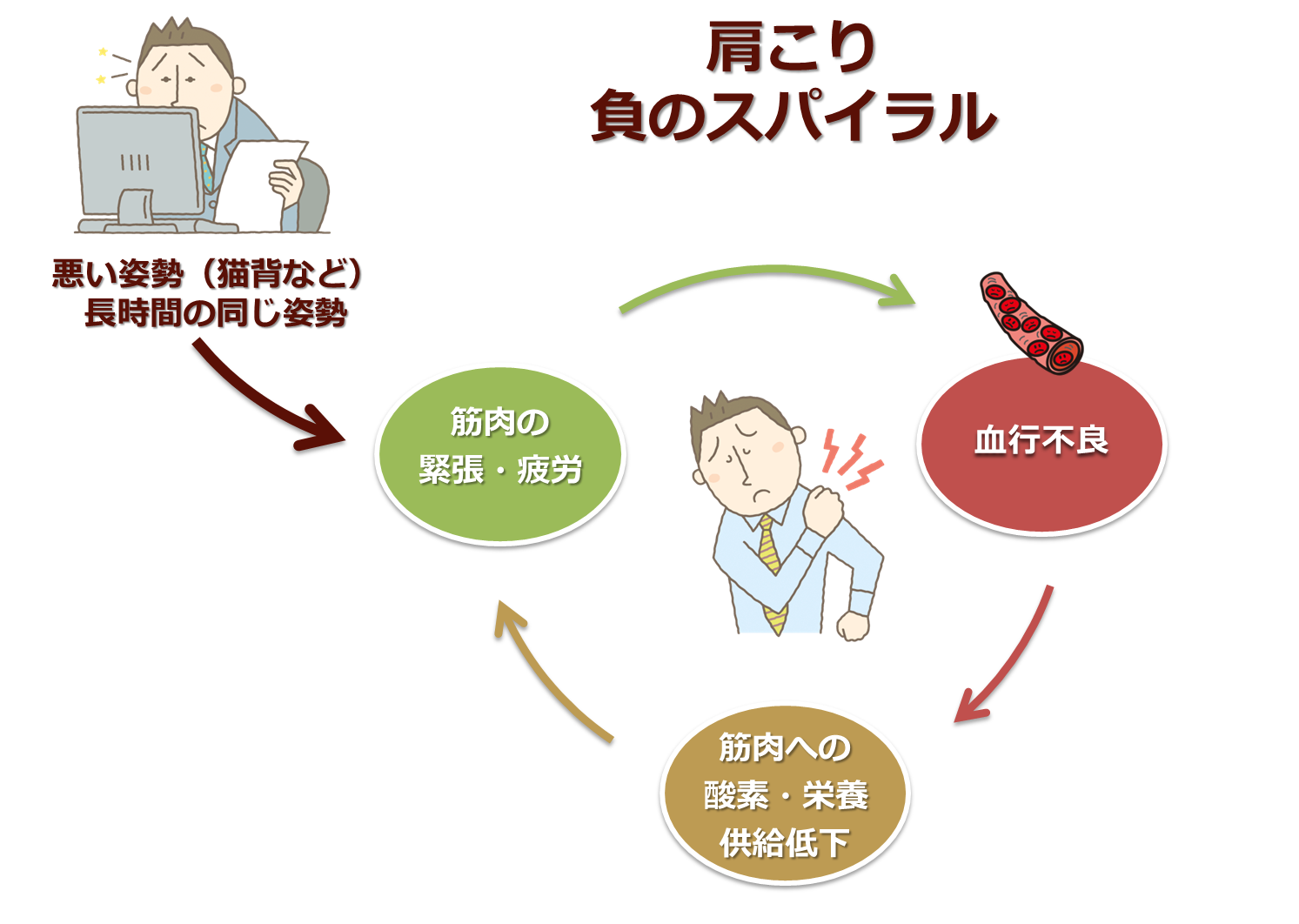


 漢方では
漢方では



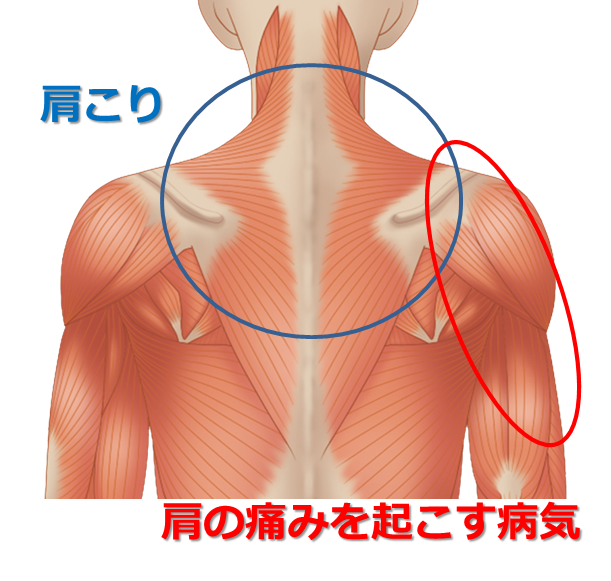
 猫背などの悪い姿勢では、肩や首の筋肉に頭や腕の重みによる負担が集中してしまいます。背筋を伸ばし、軽く顎を引くことを心掛けましょう。
猫背などの悪い姿勢では、肩や首の筋肉に頭や腕の重みによる負担が集中してしまいます。背筋を伸ばし、軽く顎を引くことを心掛けましょう。 急性期の炎症を除いて、慢性的な痛みや肩こりに「冷え」は大敵です。
急性期の炎症を除いて、慢性的な痛みや肩こりに「冷え」は大敵です。 血行不良は肩こりの大敵ですが、上記の冷えの他、喫煙もニコチンによる血管収縮が起きるため、血行不良の原因となります。
血行不良は肩こりの大敵ですが、上記の冷えの他、喫煙もニコチンによる血管収縮が起きるため、血行不良の原因となります。 ストレスは自律神経を乱れさせ、筋肉の緊張を招く他、痛みを感じやすい体質の原因ともなります。
ストレスは自律神経を乱れさせ、筋肉の緊張を招く他、痛みを感じやすい体質の原因ともなります。 身体が疲れていると、痛みなどの症状を起こしやすくなります。疲労を回復し、自身の自然治癒力を湧かせるためにも、十分な睡眠をとることで身体をゆっくり休ませましょう。
身体が疲れていると、痛みなどの症状を起こしやすくなります。疲労を回復し、自身の自然治癒力を湧かせるためにも、十分な睡眠をとることで身体をゆっくり休ませましょう。







